01 麻醉
通常选择下牙槽神经、舌神经、颊长神经一次性阻滞麻醉。为减少出血、保证术野清晰和方便操作,可在阻生牙颊侧及远中浸润注射含血管收缩剂(肾上腺素)的麻醉药物。
02 切口
高位阻生一般不须切开,或仅在远中切开、分离牙龈即可;中低位阻生最好选用袋形瓣切口,也可选用三角瓣切口。阻生牙若埋藏很深,也可选用三角瓣切口。
下颌阻生第三磨牙的远中磨牙后垫区舌侧有一下颌血管分支经过,该分支通常不越过中线,舌神经位于阻生牙舌侧黏膜下,如果远中切口偏舌侧,可能会切断该血管而导致术中出血多,还可能损伤舌神经,因而远中手术切口一定要偏颊侧,基本上是第二磨牙颊侧牙龈沟切口的延伸。对局部存在感染的病例,应彻底冲洗盲袋,切开后还须对术区进一步冲洗。
03 翻瓣
从切口前端开始旋转分离龈乳头,沿牙槽嵴表面向后推进,确保组织瓣全层分离,如因未完全切开而致分离困难,应再次切开,避免强行剥离引起组织撕裂。其范围原则上以显露术区即可,颊侧不超过外斜嵴,舌侧不越过牙槽嵴。
组织瓣翻得越大,术后肿胀、出血越严重,因而翻瓣范围应适当,能保证足够的视野且不影响操作即可,切口长度以翻瓣后能适当暴露患牙颊侧和远中骨面即可;对于初学者,翻瓣设计要稍大,以免因技术不够熟练而引起过大损伤或因视野不够而导致患牙拔除困难。
04 去骨
去除全部牙合面和部分颊侧、远中的牙槽骨。一般原则:显露牙冠最大周径;尽量保持颊侧皮质骨高度;根据拔除难度及切割牙冠方式确定去骨量。为保持牙槽骨高度,颊侧及远中去骨时可仅磨除贴近患牙的部分。为保护舌神经、第二磨牙及其牙周骨质,原则上不去除舌侧及近中牙槽骨,远中不超中线,将分离器置于远中骨板周围进行保护。
去骨时先确定最小的去骨量,一般垂直阻生去骨或增隙须达牙冠外形高点以下;水平和近中阻生应达近中颊沟之下,以便分切牙冠;远中阻生至远中牙颈部以下,以便消除远中阻力。
05 增隙
在患牙的颊侧和远中骨壁磨出沟槽,将磨出的沟槽作为牙挺的支点。沟槽宽度约2mm。增隙时,将牙钻与牙体长轴平行,在患牙表面去骨磨出一小沟,从小沟开始向近远中磨除患牙颊侧和(或)远中表面骨质,将患牙和骨壁分离,沟的深度达牙颈部以下(通常与切割钻的长度相当,不会影响颌骨的机械强度),注意不要伤及下牙槽神经管。
06 分切患牙
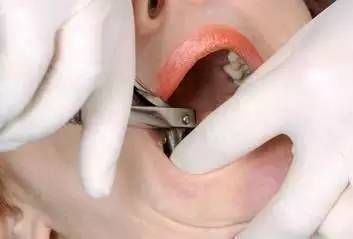
包括截冠和分根。其目的是解除邻牙阻力、减小根部骨阻力。常用方法为用钻从患牙牙冠颊侧正中向舌侧进行纵向切割达根分叉以下,将牙分成近、远中两部分(为保护舌侧软组织及舌神经,通常切割至余留患牙舌侧少部分牙体组织即可)。近中部分仍存在邻牙时,可在近中部分釉牙骨质界处做一横断切割,将其分割为牙冠和牙根两部分先后取出。多根牙可将其牙根分割成单根后再分别挺出。
07 拔出患牙
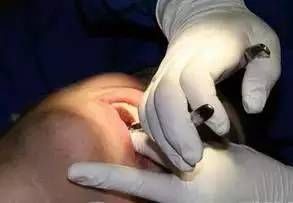
在完全解除邻牙阻力、基本解除骨阻力后,选择合适的牙挺,将患牙分割后的各个部分挺松或挺出,挺松部分用牙钳将其拔除。切忌使用暴力,应注意保护邻牙及骨组织,以免造成舌侧骨板、相邻第二磨牙、下颌骨的损伤或患牙移位。应将分割拔出的患牙牙体组织进行拼对,检查其完整性,如有较大缺损,应仔细检查拔牙窝,避免遗留。
08 处理拔牙窝
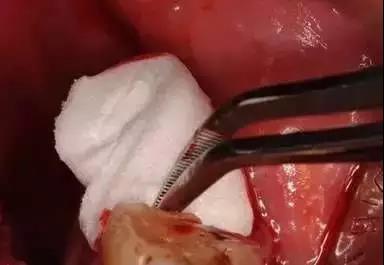
使用生理盐水对拔牙窝进行清洗和(或)用强吸方法彻底清理碎片,可用刮匙刮除粘连软组织的碎片,但不能过度搔刮牙槽窝,以免影响愈合。对于肉芽组织,如探查为脆弱松软、易出血的炎性肉芽组织,应予以刮除;如探查为韧性、致密的纤维结缔组织,则对愈合有利,不必刮除。应去除包绕牙冠的牙囊,以免形成残余囊肿。压迫复位扩大的牙槽窝,修整锐利骨缘,取出游离折断骨片。为预防出血,可在拔牙窝内放入胶质海绵1~2块。
09 缝合
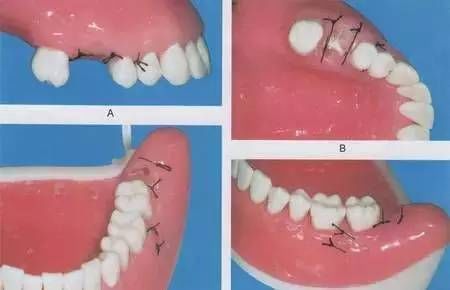
缝合不宜过于严密,通常第二磨牙远中处可以不缝,这样既可达到缝合目的,又可使伤口内的出血和反应性产物得以引流,从而减轻术后肿胀和血肿的形成。缝合时,先缝合组织瓣的解剖标志点,如切口的切角和牙龈乳头,这样可以避免缝合时组织瓣移位。缝合完成后用消毒棉卷覆盖拔牙创并嘱患者咬紧加压止血。
术后医嘱:同一般牙拔除术,由于下颌阻生牙拔除损伤较大,术后可适当使用抗生素和止痛药。

参与讨论